فهرست مطالب
تلانژکتازی هموراژیک وراثتی چیست؟
تلانژکتازی هموراژیک وراثتی (HHT) که همچنین سندرم Osler-Weber-Rendu نیز نامیده می شود، یک اختلال عروقی است که به عنوان یک ویژگی اتوزوم غالب به ارث می رسد. این اختلال بر رگ های خونی در سراسر بدن تاثیر می گذارد و باعث دیسپلازی (تغییرات سلولی غیرطبیعی) عروقی می شود و در نتیجه منجر به تمایل به خونریزی همراه با انواع تظاهرات بالینی می شود که بین بستگانی که دارای واریانت ژن بیماری زا HHT هستند، متفاوت می باشند.
پیش آگهی این بیماری متنوع است و بسته به شدت علائم به طور کلی خوب است، البته تا زمانی که خونریزی به سرعت تشخیص داده شود و به اندازه کافی کنترل شود.
اکثر بیماران از بیماری خود بی اطلاع هستند و در زمان پذیرش در بیمارستان، این تشخیص برای آنها گذاشته نشده است. HHT ممکن است در کودکان رخ دهد، که در آنها تمایل به خونریزی ممکن است اولین علامت باشد. با این حال، این اختلال عروقی در دوران بلوغ یا بزرگسالی بسیار شایع تر است. این بیماری اغلب در دهه دوم یا سوم زندگی ظاهر می شود، اگرچه ممکن است از نظر بالینی نیز خاموش باشدو بیمار علائمی نداشته باشد.
HHT با میزان بروز و شدت برابر در مردان و زنان رخ می دهد. اگرچه بیشتر سفیدپوستان به این بیماری مبتلا می شوند.
پاتوفیزیولوژی و علل بروزHHT
تلانژکتازی هموراژیک وراثتی به عنوان یک صفت اتوزوم غالب با نفوذ و بیان ژنی متفاوت به ارث برده می شود. این بیماری، اولین بیماری انسانی شناسایی شده ناشی از نقص در گیرنده خانواده β-TGF است. ۲۰٪ از بیماران از سابقه خانوادگی مثبت خود بی اطلاع هستند، بخشی از آن به این دلیل است که ضایعات ممکن است ناچیز باشند و یا به این دلیل که ۱۰٪ از بیماران هیچ خونریزی ندارند.
HHT در چهار نوع زیر طبقه بندی شده است، هرچند ممکن است انواع بیشتری از آن وجود داشته باشند:
- HHT نوع ۱
- HHT نوع ۲
- HHT نوع ۳
- سندرم همپوشانی پلی پوز نوجوانان (JPHT)
توجه: دو مورد اول (HHT نوع ۱ و ۲) تقریبا ۸۵٪ موارد بیماری را به خود اختصاص می دهند.
تظاهرات بالینی این بیماری ناشی از گسترش عروقی غیر طبیعی، از جمله تلانژکتازی، AVM ها (ناهنجاری های شریانی وریدی) و آنوریسم ها است.
افراد مبتلا به HHT می توانند ضایعات عروقی در انواع بستر های عروقی داشته باشند و ضایعات می تواند شامل شانت های شریانی وریدی (به عنوان مثال AVMs، فیستول شریانی وریدی (AVFs) و تلانژکتازی باشد. تلانژکتازها و تمایل به خونریزی ناشی از AVM به وجود ضعف موضعی در دیواره رگ خونی نسبت داده می شوند که بخشی از آن به دلیل بازسازی غیر طبیعی ناشی از عدم تعادل در عملکردهای مربوط به ژن های TGF-β است.
- ناهنجاری های شریانی وریدی (AVM): شانت شریانی وریدی، ارتباط مستقیم بین شریان و ورید است. در شانت های آناتومیک، عروق غیر طبیعی جایگزین بستر مویرگی طبیعی می شوند. AVM های بزرگتر می توانند باعث شانت جریان از چپ به راست شوند و اگر به اندازه کافی بزرگ باشند، ممکن است به بروز نارسایی قلبی با برون ده قلبی بالا کمک کنند. از دست دادن لایه عضلانی و اختلال در لایه الاستیک (کشسانی) دیواره رگ نیز ممکن است منجر به تشکیل آنوریسم در سیستم های مختلف اندام شود. ناهنجاری های شریانی وریدی در ریه ها، مغز و کبد یافت می شوند.
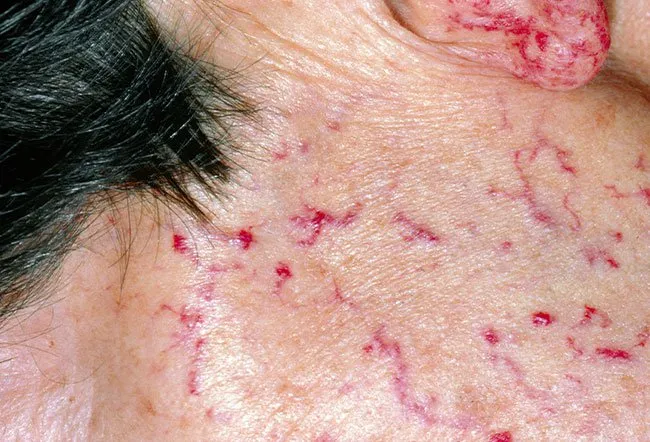
- تلانژکتازی: یک رگ خونی کوچک و متسع ( گشاد شده) است که در نزدیکی سطح پوست یا غشاهای مخاطی آشکار است. اعتقاد بر این است که نقص در اتصالات سلول های اندوتلیال (پوشش داخلی رگ)، دژنراسیون (تخریب) سلول های اندوتلیال و ضعف بافت همبند اطراف عروقی باعث اتساع مویرگ ها و وریدهای کوچک بعد مویرگی می شود که به صورت تلانژکتازی ظاهر می شوند. به طور معمول، تلانژکتازی غشاهای مخاطی، و همچنین پوست، ملتحمه، شبکیه و دستگاه گوارش را درگیر می کند.
تظاهرات بالینی
تشخیص این بیماری بر اساس شک و دلایل بالینی انجام می شود.
تلانژکتازی در پوست و غشاهای مخاطی، خونریزی بینی، و سابقه خانوادگی مثبت، سه گانه (تریاد) کلاسیک بیماری تلانژکتازی هموراژیک وراثتی را تشکیل می دهند.
ترکیبی از خونریزی بینی، خونریزی گوارشی و کم خونی فقر آهن همراه با تلانژکتازی مشخص بر روی لب ها، مخاط دهان و نوک انگشتان به عنوان علائم اصلی بیماری تلانژکتازی هموراژیک وراثتی درنظر گرفته می شوند.
درگیری سیستم عصبی احشایی و مرکزی (CNS) ممکن است بدون علامت باشد اما به دلیل عوارض مرتبط با آن که ممکن است قابل پیشگیری باشد، مهم است.
اکثر بیماران مبتلا به HHT تنها خونریزی بینی، تلانژکتازی مخاطی و تمایل به ایجاد کم خونی فقر آهن ثانویه به از دست دادن خون را تجربه می کنند. با این حال، برخی از بیماران می توانند علائم قابل توجهی داشته باشند، به ویژه مربوط به خونریزی شدید مکرر بینی و یا خونریزی گوارشی، که منجر به اقدان به انتقال خون می شود، به ویژه هنگامی که ناهنجاری های شریانی وریدی احشایی (AVMs) با برون ده قلبی بالا وجود داشته باشد.
شیوع تخمینی تظاهرات در بیماران مبتلا به HHT به شرح زیر است:
- اپیستاکسی خود به خودی و مکرر- ۹۰٪
- تلانژکتازهای پوست – ۷۵٪
- درگیری کبدی یا ریوی (ناهنجاری های شریانی وریدی [AVMs]) – 30٪
- خونریزی گوارشی (GI) – 15٪
- ضایعات CNS
توجه: تلانژکتازی در بیماری HHT به طور کلی در بدو تولد وجود ندارد؛ آنها با افزایش سن، گسترش می یابند.
شروع و پیشرفت علائم بیماری:
پیشرفت بیماری در شروع علائم در طول زمان با خونریزی بینی آغاز می شود، با ایجاد AVM های ریوی ادامه می یابد و سپس تلانژکتازهای پوستی و مخاطی ایجاد می شود.
- خونریزی بینی معمولا اولین نشانه بیماری است که اغلب در دوران کودکی رخ می دهد.
- ناهنجاری های شریانی وریدی ریوی به طور کلی پس از بلوغ آشکار می شوند، اگرچه ممکن است در دوران کودکی نیز وجود داشته باشند.
- تلانژکتازی پوستی مخاطی و دستگاه گوارش به تدریج با افزایش سن ایجاد می شود.
- به نظر می رسد سن ایجاد ناهنجاری های عروقی مغزی به نوع ناهنجاری بستگی دارد و بیشتر تصور می شود که در دوران کودکی گسترش می یابند.
شرایط خاصی وجود دارد که در آن اسیب های ناشی از HHT خطرناک تر می شوند، مهمترین آنها بارداری است که منجر به ۱ درصد خطر مرگ مادر در هر بارداری (به دلیل خونریزی ناشی از ناهنجاری های شریانی وریدی ریوی، خونریزی مغزی و عوارض ترومبوتیک) می شود.
همچنین مرگ و میر قابل توجهی در بیماران جوان وجود دارد که عمدتا به عواقب AVM های احشایی، به ویژه AVM های ریوی، مغزی و کبدی مانند فشار خون ریوی، ترومبوآمبولی وریدی (VTE) نسبت داده می شود.
خونریزی بینی (Epistaxis)
شایع ترین تظاهر بالینی HHT، خونریزی بینی خود به خودی و مکرر ناشی از تلانژکتازی مخاط بینی است. برخی از بیماران هیچ علامتی یا حداقل اپیزود های گاه به گاه را تجربه نمی کنند، اما در بسیاری از موارد، خونریزی بینی مکرر، علامت مهمی است و بسیاری از بیماران خونریزی روزانه را تجربه می کنند. این علامت ممکن است توسط عوامل مختلفی مانند تغییر در دمای محیط، رطوبت و فعالیت ایجاد شود.
تلانژکتازی پوستی مخاطی
تلانژکتازی پوست و مخاط جونده دهانی در اکثر بیماران در میانسالی یافت می شود اما ممکن است در جوانی وجود نداشته باشد یا ناچیز و ظریف باشد. این ضایعات بیشتر بر روی لب ها، زبان، مخاط جونده دهانی و نوک انگشتان رخ می دهند، اما می توانند در جای دیگر رخ دهند. خونریزی می تواند رخ دهد اما به ندرت از نظر بالینی مهم است. تلانژکتازی اغلب ۱ سال پس از اولین قسمت خونریزی بینی ظاهر می شود. بیماران معمولا سابقه خانوادگی تلانژکتازی و خونریزی مکرر در سایر اعضای خانواده دارند.
علائم گوارشی
خونریزی گوارشی: خونریزی مکرر دستگاه گوارش در یک سوم بیماران مبتلا به HHT رخ می دهد که اغلب به صورت کم خونی فقر آهن یا خونریزی حاد دستگاه گوارش، اغلب در بیماران بالای ۴۰ سال است. تلانژکتازی می تواند در سراسر دستگاه گوارش رخ دهد و در معده یا دوازدهه شایع تر از روده بزرگ است.
درگیری کبدی: درگیری کبد (اغلب بدون علامت) در ۴۰٪ از بیماران گزارش شده است. علائم ممکن است شامل درد ربع بالایی سمت راست شکم، زردی، علائم نارسایی قلبی با برون ده قلبی بالا و خونریزی از واریس های مری باشد. عوارض نارسایی قلبی ناشی از یک شانت بزرگ از چپ به راست است که می تواند بین شریان های کبدی و رگ های خونی رخ می دهد. گاهی اوقات، بیماران مبتلا به HHT ممکن است با سیروز کبدی مراجعه کنند.
کمبود آهن و کم خونی
خونریزی بینی معمولا باعث فقر آهن می شود. بخش بسیار کمتری از بیماران به علت خونریزی گوارشی دچار کم خونی فقر آهن می شوند.
علائم ریوی
ناهنجاری های شریانی وریدی ریوی (PAVMs) عروق غیر طبیعی نازک هستند که جایگزین مویرگ های طبیعی بین گردش خون شریانی و وریدی ریوی می شوند. این ناهنجاری ها یک ارتباط مستقیم بدون مویرگی بین گردش خون ریوی و سیستمیک فراهم می کنند. خون شریانی ریه که از این شانت های راست به چپ عبور می کند نمی تواند پراکسیژن شود و منجر به ایجاد هیپوکسمی (کاهش غلظت اکسیژن خون) می شود. هیپوکسمی منجر به یک عامل محرک پلی سیتمی (افزایش گلبول های قرمز خون) می شود که می تواند منجر به سطوح بالینی قابل توجهی از پلی سیتمی ثانویه شود.
توجه: اکثر بیماران مبتلا به PAVM هیچ علائم تنفسی ندارند و اکثر انها نمی دانند که HHT یا PAVM دارند.
AVM های ریوی همچنین بروز عفونت را در نتیجه تشکیل آمبولی سپتیک (عفونی) در عروق ریوی افزایش می دهند.
علائم نورولوژیک (عصبی)
میگرن در بیماران HHT شایع تر از بیماران بدون HHT است. اگر چه دلیل آن مشخص نیست، سردرد در بیماران مبتلا به AVM ریوی شایع تر است.
سایر درگیری های عصبی در ۸-۱۲٪ از بیماران مبتلا به تلانژکتازی هموراژیک وراثتی رخ می دهد. سابقه سردرد، تشنج و علائم عصبی کانونی (به عنوان مثال فلج یک یا دوطرفه) ممکن است علائمی را نشان دهد.
بروز سکته مغزی و آبسه مغزی در بیماران مبتلا به HHT شایع تر از جمعیت سالم است. این به این دلیل است که عملکرد فیلتر طبیعی عروق ریوی در بیماران مبتلا به AVM های ریوی از بین می رود. این AVM ها اجازه می دهند آمبولی ترومبوتیک و سپتیک به مغز مهاجرت کنند.
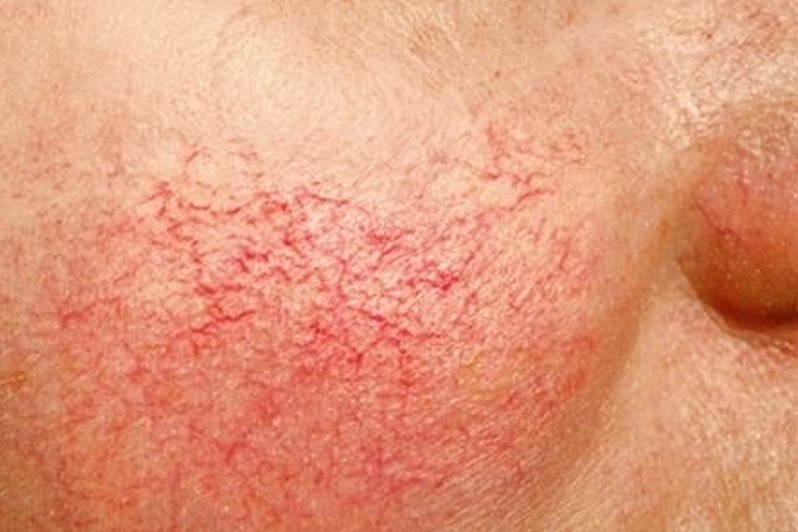
تلانژکتازی (وریدهای عنکبوتی)
فهرست مطالب تلانژکتازی چیست؟ تلانژکتازی به یک رگ خونی متسع (گشاد شده) و واضح بر روی پوست یا سطوح مخاطی اشاره دارد که باعث ایجاد خطوط قرمز نخ مانند یا الگوهایی روی پوست می شود. این الگوها به تدریج و اغلب به صورت خوشه ای شکل می گیرند. آنها گاهی اوقات به عنوان “وریدهای
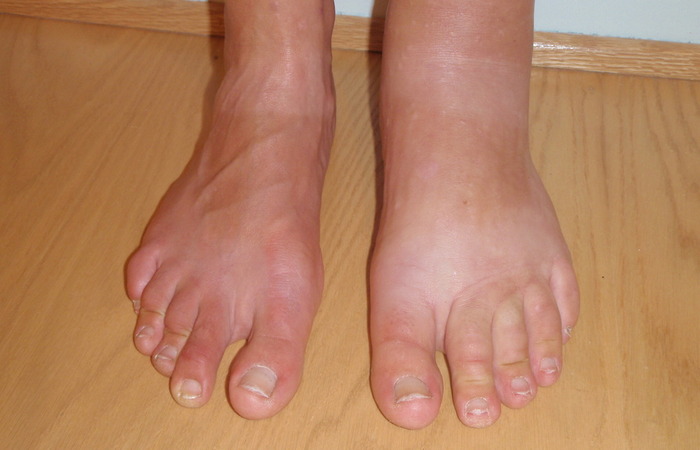
ادم لنفاوی-معرفی و علائم (تظاهرات پوستی بیماری های عروقی)
فهرست مطالب لنف چیست و دستگاه لنفاوی چگونه عمل می کند؟ پیش از بررسی ادم لنفاوی، بایستی با لنف و ساختار دستگاه لنفاوی بدن آشنا شویم. لنف یک مایع شفاف است که عمدتا حاوی پروتئین و گلبول های سفید خون است. عروق لنفاوی، تخلیه مایع لنفاوی از بافت ها و اندام های بدن را بر
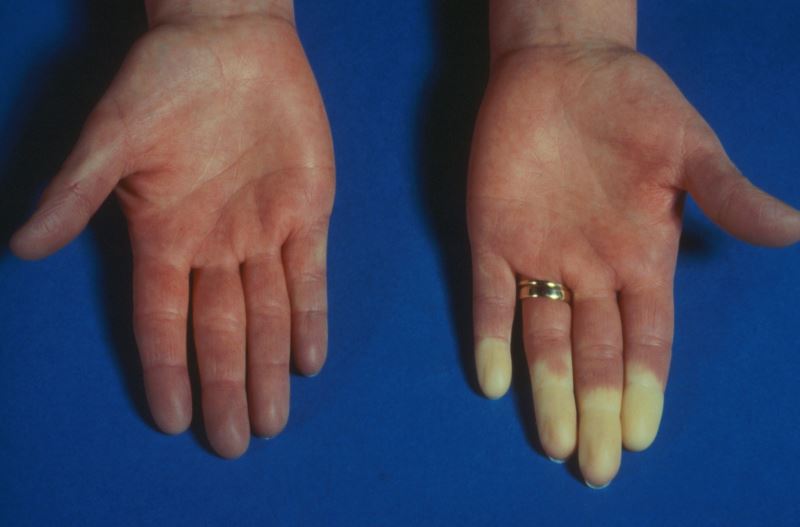
پدیده رینود-قسمت اول (تظاهرات پوستی بیماری های عروقی)
فهرست مطالب پدیده رینود چیست؟ بیماری رینود شرایطی است که می تواند باعث شود انگشتان دست و پا، سفید یا بنفش یا آبی رنگ شوند. پدیده رینود (RP) وضعیتی است که در آن برخی از رگ های خونی بدن (معمولا رگ های خونی که در انگشتان دست و پا هستند) در پاسخ به استرس، سرما