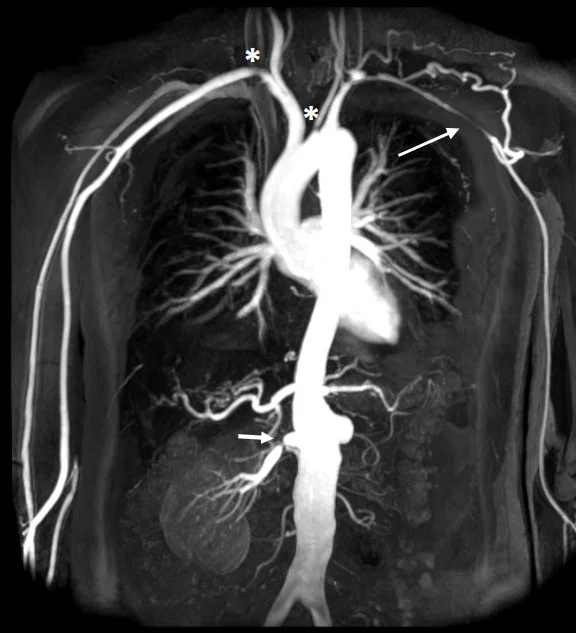
مقدمه
واسکولیت تاکیاسو (Takayasu arteritis) یکی از نادرترین و در عین حال مهمترین انواع واسکولیتهای بزرگعروق است که بهویژه شریان آئورت و شاخههای اصلی آن را درگیر میکند. این بیماری که نخستین بار در اوایل قرن بیستم توصیف شد، بهدلیل ماهیت التهابی و تخریبی خود میتواند منجر به تنگی شدید، انسداد یا حتی آنوریسم عروق بزرگ شود. تاکایاسو اغلب بهعنوان بیماری «بینبض» نیز شناخته میشود، زیرا در مراحل پیشرفته جریان خون به اندامها بهشدت کاهش مییابد و نبض محیطی قابل لمس نخواهد بود. اهمیت این بیماری تنها بهدلیل نادر بودن آن نیست، بلکه پیامدهای بالینی شدید، دشواری در تشخیص زودهنگام، و پیچیدگی درمانی نیز توجه زیادی را به خود جلب کرده است. در سالهای اخیر، پیشرفتهای چشمگیری در زمینه تصویربرداری، داروهای بیولوژیک و مطالعات بالینی رخ داده که درک ما را از این بیماری ارتقا داده و مسیر درمان بیماران را تغییر داده است.
تاریخچه و نامگذاری
تاکیاسو آرتریت نخستین بار در سال ۱۹۰۸ توسط دکتر میکیتو تاکیاسو، چشمپزشک ژاپنی، معرفی شد. او در معاینه چشم چند بیمار زن جوان متوجه تغییرات عجیبی در عروق شبکیه شد که بعدها مشخص گردید بهدلیل تنگی شریانهای کاروتید ایجاد شدهاند. پس از آن، گزارشهای متعددی از بیماران با فقدان نبض شریانی در اندامها منتشر شد و بیماری بهتدریج در ادبیات پزشکی تثبیت گردید. از آن زمان تاکنون، این بیماری بهنام «بیماری تاکیاسو» یا «بیماری بینبض» شناخته میشود.
اپیدمیولوژی
تاکیاسو یک بیماری نادر است، اما توزیع جغرافیایی آن یکنواخت نیست. بیشترین شیوع در کشورهای آسیای شرقی و جنوبی مانند ژاپن، کره، چین و هند گزارش شده است. با این حال، مطالعات متعدد نشان میدهد که این بیماری در خاورمیانه، آمریکای جنوبی و حتی اروپا نیز مشاهده میشود، هرچند با فراوانی کمتر. تخمین زده میشود که بروز سالانه آن در جمعیت عمومی حدود ۱ تا ۲ مورد در هر یک میلیون نفر باشد. نسبت ابتلا در زنان به مردان حدود ۹ به ۱ گزارش شده است، و بیشترین سن شروع بیماری در دهه دوم و سوم زندگی است، یعنی زمانی که افراد در اوج فعالیت اجتماعی و اقتصادی خود هستند. همین امر پیامدهای اجتماعی و فردی بیماری را برجستهتر میکند.
پاتوفیزیولوژی
ماهیت اصلی بیماری تاکیاسو التهاب گرانولوماتوز دیواره عروق بزرگ است. در مراحل اولیه، ارتشاح لنفوسیتها، ماکروفاژها و سلولهای دندریتیک در لایه اینتیما و مدیا رخ میدهد. این فرایند منجر به تخریب الاستین و کلاژن میشود و بهتدریج فیبروز و ضخیم شدن دیواره عروق اتفاق میافتد. پیامد نهایی میتواند شامل تنگی شدید، انسداد کامل یا در برخی موارد، تشکیل آنوریسم باشد. نقش عوامل ژنتیکی بهویژه آللهای HLA-B52 و HLA-B39 در افزایش استعداد ابتلا به بیماری نشان داده شده است. علاوهبر آن، عوامل محیطی و احتمالا عفونتها بهعنوان محرکهای اولیه مطرح هستند، هرچند شواهد قطعی در این زمینه هنوز وجود ندارد. در سطح ایمونولوژیک، سیتوکینهایی مانند TNF-α، IL-6 و IFN-γ نقش کلیدی در تداوم التهاب ایفا میکنند، و همین نکته مبنای توسعه داروهای بیولوژیک در درمان این بیماری بوده است.
تظاهرات بالینی
تاکیاسو معمولاً با علائم غیراختصاصی آغاز میشود. در مرحله اولیه، بیماران ممکن است دچار تب خفیف، خستگی، کاهش وزن و دردهای عضلانی شوند. این مرحله التهابی سیستمیک میتواند هفتهها یا ماهها طول بکشد و اغلب بهاشتباه به بیماریهای ویروسی یا روماتیسمی دیگر نسبت داده میشود. در مرحله پیشرفتهتر، علائم ناشی از درگیری عروق آشکار میشوند. شایعترین تظاهرات شامل ضعف یا درد اندامها هنگام فعالیت (کلودیکاسیون)، اختلاف فشار خون بین دو دست، فقدان یا کاهش نبض شریانی و سوفلهای عروقی در معاینه بالینی است.
درگیری شریان کاروتید ممکن است باعث سرگیجه، سینکوپ یا سکته مغزی شود. درگیری شریانهای کلیوی منجر به پرفشاری خون ثانویه میگردد. انسداد آئورت شکمی و شریانهای اندام تحتانی میتواند ناتوانی شدید حرکتی ایجاد کند. برخی بیماران دچار درگیری قلبی مانند نارسایی آئورت یا ایسکمی میوکارد میشوند. درگیری عروق ریوی نیز گزارش شده و ممکن است با تنگی نفس یا حتی پرفشاری خون ریوی همراه باشد. بهطور کلی، طیف بالینی وسیع و غیر اختصاصی بودن علائم اولیه از چالشهای اصلی در تشخیص بهموقع این بیماری است.
تشخیص
تشخیص تاکیاسو بر اساس ترکیب یافتههای بالینی، آزمایشگاهی و تصویربرداری انجام میشود. معیارهای طبقهبندی انجمن روماتولوژی آمریکا (ACR) شامل سن زیر ۴۰ سال در شروع، اختلال نبض، اختلاف فشار خون سیستولیک بیش از ۱۰ میلیمتر جیوه بین دو دست، سوفل عروقی، ناهنجاری در آنژیوگرافی و علائم عمومی است. وجود سه یا بیشتر از این معیارها حساسیت و ویژگی نسبتاً بالایی دارد.
در آزمایشهای خون، شاخصهای التهابی مانند ESR و CRP معمولاً افزایش مییابند، اما اختصاصی نیستند. روشهای تصویربرداری نقش کلیدی در تشخیص دارند. آنژیوگرافی سنتی (DSA) همچنان استاندارد طلایی محسوب میشود، زیرا امکان مشاهده دقیق محل تنگی یا انسداد عروق را فراهم میکند. با این حال، روشهای غیر تهاجمی مانند CT آنژیوگرافی و MR آنژیوگرافی در سالهای اخیر بهدلیل دقت بالا و ایمنی بیشتر جایگاه مهمی یافتهاند. PET-CT نیز در برخی موارد برای شناسایی فعالیت التهابی عروق مورد استفاده قرار میگیرد.
درمان
مدیریت بیماری تاکیاسو یک چالش چندوجهی است. درمان خط اول در بیشتر بیماران استفاده از کورتیکواستروئیدهاست. پردنیزولون با دوز اولیه نسبتاً بالا میتواند علائم التهابی را کنترل کند و در بسیاری از بیماران بهبود بالینی ایجاد نماید. با این حال، میزان عود بیماری پس از کاهش یا قطع استروئیدها بالا است، بهطوریکه بیش از ۵۰ درصد بیماران در طی چند سال دچار شعلهور شدن مجدد میشوند.
بهمنظور کاهش وابستگی به استروئید، داروهای ایمونوساپرسیو مانند متوترکسات، آزاتیوپرین و مایکوفنولات موفتیل بهکار میروند. سیکلوفسفامید در موارد شدید و مقاوم تجویز میشود. در سالهای اخیر، داروهای بیولوژیک بهویژه آنتیبادیهای ضد IL-6 مانند توسیلیزوماب (Tocilizumab) و آنتی-TNF مانند اینفلیکسیماب نتایج امیدوارکنندهای نشان دادهاند. کارآزماییهای بالینی متعدد اثربخشی این داروها را در کاهش فعالیت بیماری و افزایش بقای بدون عود تأیید کردهاند. بهعنوان نمونه، در یک مطالعه تصادفی-کنترلشده، توسیلیزوماب توانست در بیش از ۵۰ درصد بیماران به خاموشی بیماری در ۶ ماه منجر شود.
از نظر مداخلات عروقی، در مواردی که تنگی شدید یا انسداد منجر به علائم بالینی جدی مانند ایسکمی یا پرفشاری خون کنترلنشده میشود، آنژیوپلاستی یا جراحی باز عروق انجام میشود. با این حال، میزان عود تنگی پس از مداخله بالا است، بهخصوص اگر بیماری در مرحله فعال قرار داشته باشد. بنابراین، توصیه میشود که مداخلات عروقی تا حد امکان در فاز خاموش بیماری انجام شوند.
عوارض و پیشآگهی
واسکولیت تاکیاسو میتواند عوارض متعددی ایجاد کند. سکته مغزی، نارسایی قلبی بهدلیل درگیری آئورت و دریچه آئورت، پرفشاری خون ثانویه ناشی از درگیری شریانهای کلیوی و نارسایی کلیوی از جمله مهمترین پیامدها هستند. کیفیت زندگی بیماران بهشدت تحتتأثیر بیماری قرار میگیرد، بهخصوص در افرادی که در سنین جوانی درگیر میشوند. با این حال، با تشخیص زودهنگام و درمان مناسب، بقای بلندمدت بیماران بهطور قابل توجهی بهبود یافته است. در دهههای اخیر، بقای ۱۰ ساله بیماران در مراکز تخصصی بیش از ۸۰ درصد گزارش شده است.
چشمانداز آینده
پیشرفتهای اخیر در درک پاتوفیزیولوژی بیماری زمینهساز توسعه درمانهای هدفمندتر شده است. داروهای جدید علیه مسیرهای التهابی خاص مانند JAK inhibitors در حال بررسی هستند. همچنین استفاده از بیومارکرهای مولکولی و تصویربرداری پیشرفته مانند PET-MRI میتواند در آینده نزدیک به شناسایی زودهنگام فعالیت بیماری و پایش دقیقتر پاسخ به درمان کمک کند. گسترش کارآزماییهای بالینی چندمرکزی و بینالمللی نیز برای تعیین بهترین رژیمهای درمانی و استانداردسازی مراقبت بیماران حیاتی است.
جمعبندی
واسکولیت تاکیاسو یک بیماری نادر اما جدی است که بهویژه زنان جوان را درگیر میکند و میتواند پیامدهای بالینی شدید و ناتوانکنندهای داشته باشد. شناخت تاریخچه، اپیدمیولوژی، پاتوفیزیولوژی و تظاهرات بالینی این بیماری برای پزشکان و پژوهشگران اهمیت زیادی دارد. تشخیص بهموقع، بهرهگیری از روشهای تصویربرداری مدرن، و درمان ترکیبی با داروهای سرکوبگر ایمنی و بیولوژیک میتواند مسیر بیماری را تغییر دهد و کیفیت زندگی بیماران را ارتقا بخشد. آینده درمان این بیماری در گرو پژوهشهای بیشتر، توسعه داروهای نوین و شخصیسازی درمان بر اساس ویژگیهای ایمونولوژیک و ژنتیک بیماران خواهد بود.
منابع
- Johnston SL, Lock RJ, Gompels MM. Takayasu arteritis: a review. J Clin Pathol. 2002.
- Numano F, Okawara M, Inomata H, Kobayashi Y. Takayasu’s arteritis. Lancet. 2000.
- Mason JC. Takayasu arteritis—advances in diagnosis and management. Nat Rev Rheumatol. 2010.
- Kerr GS, et al. Takayasu arteritis. Ann Intern Med. 1994.
- Comarmond C, Cacoub P. Takayasu arteritis: clinical features and management. Presse Med. 2017.
- Mekinian A, et al. Efficacy of tocilizumab in Takayasu arteritis: multicenter retrospective study. Ann Rheum Dis. 2018.
- Nakaoka Y, et al. Tocilizumab for the treatment of Takayasu arteritis: a randomized, double-blind, placebo-controlled trial. Ann Rheum Dis. 2018.
- Hellmann DB, et al. Large-vessel vasculitis: new insights and therapeutic prospects. Circulation. 2020.
- Hoffman GS. Advances in the medical and surgical treatment of Takayasu arteritis. Curr Opin Rheumatol. 2017.
- Misra DP, et al. Management of Takayasu arteritis: Current perspectives. Indian J Rheumatol. 2021.