فهرست مطالب
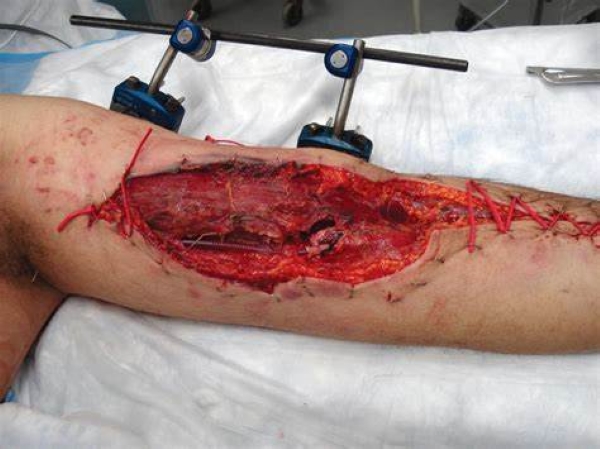
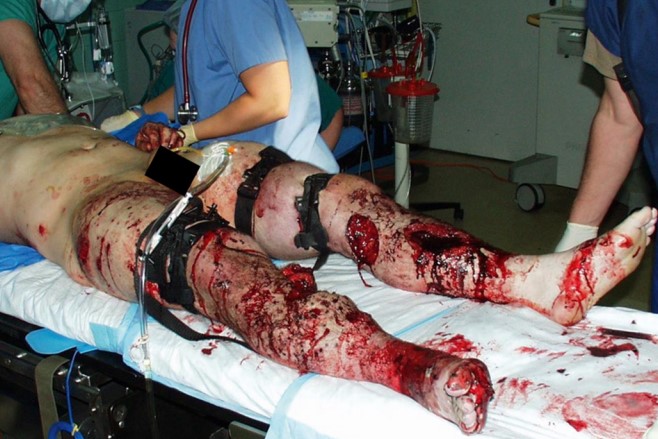
آسیب عروقی (ترومای عروقی) اندام
آسیب عروق اصلی اندام ها، ۲۰ تا ۵۰ درصد از کل آسیب های عروقی را تشکیل می دهند.
آسیب های شریانی اندام ناشی از مکانیسم های ترومای بلانت و نافذ، شیوع تقریبا یکسانی دارند، اگرچه مکانیسم های ترومای بلانت اغلب با آسیب های غیرعروقی اندام و همچنین آسیب در نواحی غیر از اندام ها همراه است.
آسیب های شریانی با شیوع تقریبا برابر در اندام های فوقانی و تحتانی رخ می دهد.
- در اندام فوقانی، صرف نظر از مکانیسم آسیب، سطح شریانی که اغلب آسیب می بیند، عروق ساعد است.
- در اندام تحتانی، با این حال، مکانیسم بر الگوی آسیب شریانی تاثیر می گذارد. شریان پوپلیتئال (پشت زانویی) اغلب در ترومای بلانت آسیب می بیند و شریان فمورال (رانی) سطحی (SFA) اغلب در ترومای نافذ آسیب می بیند. مکانیسم ترومای بلانت در اندام تحتانی بیشتر از آسیب های شریانی اندام فوقانی دیده می شود و بر این اساس آسیب های بافتی، عوارض و مرگ و میر مرتبط با آن بیشتر است.
آناتومی عروقی اندام ها
آسیب های همزمان اندام
در ترومای شدید اندام، آسیب های شریانی در صورت همزمان شدن با شکستگی، آسیب های اعصاب محیطی، و اختلالات قابل توجه عضله یا بافت نرم می تواند مدیریت آسیب عروقی را پیچیده کند.
شکستگی ها به ویژه با شیوع بالا با نرخ بالای ۸۰٪ تا ۱۰۰٪ در برخی از موارد در ترومای بلانت دیده می شوند، ، در حالی که در مکانیسم های ترومای نفوذ، شکستگی تنها در ۱۵٪ تا ۴۰٪ از اندام های ی که دچار آسیب شریانی شده اند، گزارش شده است. صرف نظر از مکانیسم آسیب، شکستگی (به ویژه شکستگی های خرد کننده و باز) نشان دهنده یک عامل خطر مهم برای قطع عضو در هنگام همزمان شدن با آسیب عروقی اندام است.
تشخیص آسیب های اعصاب محیطی در شرایط آسیب حاد دشوار است و بنابراین ممکن است کمتر گزارش شوند. به طور کلی، درصورت وجود آسیب عصبی به نظر نمی رسد که بیمار مستعد از دست دادن اندام باشد، هرچند اختلال عصبی ممکن است به تصمیم گیری در مورد قطع عضو کمک کند، در صورتی عملکرد حسی و حرکتی اندام در طول زمان بهبود نیابد.
اختلال قابل توجه بافت نرم اغلب همراه با آسیب های عروقی اندام، به ویژه پس از آسیب های بلانت است. به نظر می رسد وجود نقص قابل توجه بافت نرم با قطع عضو زودهنگام در آسیب شریانی اندام تحتانی ارتباط دارد و می تواند پیچیدگی قابل توجهی را به تلاش های اولیه جراحی اضافه نماید.
آسیب های همزمان و مجزای وریدی
بروز آسیب وریدی درشرایط اختلال شریانی اندام بین ۱۵٪ و ۳۵٪ است، اگرچه بسیاری از آسیب ها (به ویژه در اندام فوقانی و نواحی زیر زانو (اینفراپوپلیتئال)) احتمالا گزارش نمی شوند.
آسیب ترکیبی شریان اصلی و ورید نشان دهنده یک مجموعه آسیب شدید اندام است، اما صرف نظر از اینکه آیا ورید بازسازی یا بسته ( ligate) شده است، به طور کلی یک شاخص غیر قابل اعتماد برای پیش آگهی ضعیف نجات اندام آسیب دیده است.
آسیب عمده وریدی اندام در غیاب آسیب شریانی به ندرت گزارش می شود و با احتمال بالای از دست دادن اندام همراه نیست.
آسیب وریدی اندام با خطر ۳۰ تا ۵۰ درصدی ترومبوآمبولی وریدی (VTE) همراه است، اما به نظر نمی رسد خطر VTE مربوط به ترمیم یا بستن رگ باشد و مطالعات اخیر میزان بالاتری از VTE را در بیماران مبتلا به آسیب های وریدی ترمیم شده نسبت به وریدهای بسته شده (ligated) مشاهده کرده اند.
فاشیوتومی (باز کردن لایه های فاشیای موجود در جدار اندام) در درصد بالایی از آسیب های عمده وریدی اندام های تحتانی بدون در نظر گرفتن درمان آسیب وریدی انجام می شود و چنین عملی محتاطانه به نظر می رسد. به ویژه در محیط آسیب شریانی، در حضور یک آسیب عمده وریدی، به صورت پیشگیرانه (پروفیلاکتیک) کاهش فشار کمپارتمان اندام (فاشیوتومی) صورت می گیرد.
ترمیم آسیب وریدی، ادم موقت را در اندام فوقانی و تحتانی به نصف به ترتیب تا ۵۰ و ۲۹ درصد کاهش می دهد.
ادم قابل توجه پس از بستن رگ های اصلی اندام فوقانی به دلیل شبکه وریدی های موازی (کولترال) گسترده، بسیار کمتر شایع است.
بازسازی وریدی اندام پس از آسیب شدید اندام می تواند مورد نیاز باشد و فقط باید در بیمارانی که از نظر فیزیولوژیکی می توانند این روش را تحمل کنند، در نظر گرفته شود.
بازسازی در شرایطی که جریان خروجی اندام به شدت به خطر افتاده و منجر به ت بروز ترومبوز در ناحیه بازسازی شریانی اولیه (یا ترومبوز زودرس در محل شانت شریانی) ممکن است به حفظ خونرسانی اندام کمک کند. این عمل با احتمال زیاد در اندام های خرد شده با اختلال وریدی در نواحی زیر بغل، رانی و پوپلیتئال (پشت زانویی) ضروری است.
توجه: ترمیم وریدی در نواحی اینفراپوپپلیتئال تقریبا در سراسر جهان نتایج ضعیفی داد و پیشنهاد نمی شود.
پیامدهای آسیب عروقی اندام ها
آسیب های عروقی اندام تهدید بالقوه ای برای زندگی، اندام و عملکرد بیمار می باشند. آسیب های شدید، خطرات حادی چون خونریزی و از دست دادن زودهنگام اندام را به همراه دارد و متعاقب آن در دوره بیماری، تهدید قطع عضو دیرهنگام یا اختلال عملکردی اندام را به همراه دارد.
مرگ
خونریزی ناشی از آسیب های شریانی اندام نادر است و در حدود ۲٪ موارد رخ می دهد.
مکانیسم های نافذ، اکثر مواردی هستند که در آن، مرگ و میر را می توان به خود آسیب عروقی اندام نسبت داد.
آسیب به عروق پروگزیمال (ابتدایی) اندام تحتانی به احتمال زیاد منجر به خونریزی می شود و با پایین تر رفتن محل آسیب، میزان مرگ و میر کاهش می یابد.
بیشتر نشت خون از اندام (خونریزی) در شرایط قبل از رسیدن به بیمارستان رخ می دهد و اگر چه بستن محل خونریزی با تورنیکه در اورژانس (EMS) ممکن است برای جلوگیری از برخی از این موارد مرگ و میر مورد استفاده قرار گیرد ، کنترل آسیب های جانکشنال (کناری و همراه) ( در ناحیه عروق زیر بغل و مشترک رانی) در خارج از اتاق عمل دشوار است.
قطع عضو
در بیشتر موارد آسیب های عروقی اندام، هدف اصلی نجات عروقی اندام پس از آسیب شریانی، بازسازی خونرسانی برای جلوگیری از دست دادن زودهنگام اندام است، به شرطی که بازسازی عروقی، تهدید کننده حیات بیمار نباشد.
قطع عضو اولیه یا برداشتن اندام آسیب دیده قبل از تلاش برای بازسازی عروقی به ندرت ضروری است. قطع عضو اولیه اغلب توسط وضعیت کلی فیزیولوژیک بیمار تعیین می شود تا چالش های موجود در جراحی بازسازی و ترمیم عروق.
قطع عضو ثانویه به از دست دادن اندام، به قطع عضو پس از تلاش برای نجات عروقی اندام اشاره دارد. میزان از دست دادن اولیه اندام برای آسیب های شریانی اندام فوقانی حدود ۲٪ گزارش شده است و از دست دادن اندام با مکانیسم بلانت و آسیب چندگانه بافتی، آسیب های شریانی پروگزیمال یا اختلال در عروق هر دو ساعد همراه است.
در اندام تحتانی، میزان قطع عضو ثانویه در اکثر مطالعات حدود پنج درصد گزارش شده است. مکانیسم های آسیب با انرژی بالا غالب هستند و آسیب قابل توجه به استخوان، عصب و بافت نرم به طور معمول تصمیم گیری برای قطع عضو را به جای خود آسیب عروقی تعیین می کند.
عوامل خطر مرتبط شناسایی شده برای قطع عضو در موارد آسیب شریانی اندام تحتانی عبارتند از: مکانیسم آسیب با انرژی بالا، سن بالا، آسیب های شریانی متعدد، آسیب شدید بافت نرم، شکستگی و ایجاد و گسترش سندرم کمپارتمان (افزایش فشار محفظه اندام و آسیب به ساختار های عصبی و عروقی موجود متعاقب آن).
آسیب به هر دو عروق هر دو ساعد وعروق متعدد تیبیال (در ناحیه ساق پا) با احتمال قطع عضو بالا همراه است.
آسیب به شریان پوپلیتئال با احتمال قطع عضو تا ۳۰٪ همراه است زیرا این شریانی تنها رگی است که به تمام شریان های تیبیال خونرسانی می کند. همانند سایر آسیب های شریانی، مکانیسم ترومای بلانت به احتمال زیاد منجر به از دست دادن اندام در آسیب های پوپلیتئال می شود.
یک بازسازی شریانی خاص همراه با احتمال بالای قطع عضو، بازسازی است که در آن هدف نواحی دیستال به اینفراپوپلیتئال است.
تظاهرات بالینی، تشخیص و ارزیابی در آسیب عروقی اندام
شناسایی سریع و کارآمد موقعیت آسیب های عروقی اندام در ارزیابی اولیه یک بیمار ترومایی از اهمیت زیادی برخوردار است، زیرا کاهش زمان برای بازسازی عروق به عنوان یک پیش بینی کننده مهم برای نجات عروقی موفقیت آمیز اندام های آسیب دیده و شناسایی شده است.
ویژگی های بیمار و اندام آسیب دیده در هنگام پذیرش بیمار نشان دهنده شاخصه های کلیدی آسیب شریانی است و می تواند برای برنامه ریزی ارزیابی زودهنگام و مانورهای مداخله ای اولیه استفاده شوند.
بمطابق با روش سنتی، وجود یا عدم وجود علائم “سخت” و “نرم” آسیب عروقی در بیمار برای هدایت ارزیابی ترومای شدید اندام استفاده شده است.
علائم سخت: شامل عدم وجود نبض دیستال، خونریزی ضربانی فعال، لرزش (thrill) قابل لمس یا ضربان قابل شنیدن و هماتوم در حال گسترش است و اعتقاد بر این است که وجود علائم سخت، شواهد قطعی از آسیب شریانی که نیازمند عمل جراحی اکتشافی اورژانسی می باشد را ارائه می دهد.
علائم نرم: نشان دهنده آسیب شریانی است و شامل کاهش نبض های دیستال، سابقه خونریزی قابل توجه، نقص عصبی و مجاورت زخم با یک رگ مشخص می باشد. حضور هر یک از این موارد، ارزیابی بیشتر با تصویربرداری، که به طور سنتی آنژیوگرافی مبتنی بر کاتتر است را پیشنهاد می کند.
علائم هموراژیک و ایسکمیک
اندام با آسیب شریانی مشکوک به طور کلی در یک حالت از دو حالت همراه با خونریزی قابل توجه یا مداوم، یا همراه با شواهد بالینی اختلال در خونرسانی دیستال، تظاهر پیدا می کند. علائم بالینی غالب در هر یک از این ۲ نوع تظاهرات را می توان در دسته های علائم “خونریزی دهنده” یا “ایسکمیک (کاهش خونرسانی)” طبقه بندی کرد.
این طبقه بندی نه تنها به شناسایی آسیب عروقی و شدت آن کمک می کند، بلکه ماهیت احتمالی آسیب را نیز مشخص می کند و بنابراین نه تنها تشخیص، بلکه مدیریت زودهنگام یک اندام مشکوک به آسیب عروقی را نیز میسر می سازد.
ترومای نافذ که باعث اختلال عروقی می شود، به احتمال زیاد منجر به غالب شدن علائم هموراژیک می شود که عمدتا در معاینه فیزیکی اولیه یافت می شوند.
وجود علائم هموراژیک نشان دهنده اختلال عمده شریانی بالقوه تهدید کننده حیات است که نیاز به اقدامات فوری برای به دست آوردن هموستاز (توقف خونریزی) دارد، به ویژه اگر بیمار در فاز شوک قرار داشته باشد.
برخی از مداخلات کنترل آسیب عروقی اولیه ممکن است تصویربرداری کارآمد را تغییر دهند یا مانع انجام آن شوند، اما اگر یک بیمار با علائم هموراژیک به سرعت به احیای اولیه پاسخ دهد، سی تی آنژیوگرافی (CTA) به سرعت انجام می شود و ممکن است تا حد زیادی به برنامه ریزی عمل جراحی کمک کند. اگر این شرایط برآورده نشود، جراحی فوری کنترل عروقی ضروری است.
انسداد شریانی که منجر به علائم ایسکمیک آسیب عروقی می شود، بیشتر احتمال دارد که به دنبال تروما باشد. در اندام های آسیب دیده با ایسکمی (کاهش خونرسانی) مشکوک، آزمایش داپلر شریانی دیستال و اندازه گیری شاخص اندام آسیب دیده (نسبت فشار خون دیستال اندام آسیب دیده به فشار خون دیستال اندام بدون آسیب) در صورتی که از نظر آناتومیکی ممکن باشد، می تواند اطلاعات بالینی مهمی را ارائه دهد.
علائم ایسکمیک اغلب با شکستگی های همزمان و سایر آسیب های بافتی اندام همراه است که شناسایی ظاهری آن ممکن است به موقعیت یابی کلی آسیب عروقی کمک کند.
اگر چه ترمیم و بارسازی عروقی و برقراری مجدد جریان خون (revascularization) به موقع در مواجهه با یک اندام ایسکمیک مهم است، برنامه ریزی مداخله ای در یک اندام با علائم ایسکمیک از تصویربرداری سی تی آنژیوگرافی قبل از عمل بهره مند می شود، زیرا بازسازی در این موارد می تواند یک ضرورت پیچیده باشد که نیاز به درک کلی از تصویر آسیب اندام دارد.
- خونریزی فعال (به ویژه ضربانی) از زخم اندام
- سابقه خونریزی اندام با حجم زیاد
- افت فشار خون سیستمیک با آسیب های دیگر قابل توجیه نیست
- توده ضربان دار در نزدیکی منطقه مشکوک به آسیب
- لرزش (Thrill) قابل لمس در نزدیکی منطقه مشکوک به آسیب
- هماتوم (به خصوص در حال گسترش) یا اختلاف دور اندام
- کاهش یا نبود نبض دیستال
- سیگنال مونوفازیک یا عدم وجود سیگتال در داپلر دیستال Monophasic or) (Absent distal Doppler
- شاخص اندام-براکیال آسیب دیده <1.0 (ABI<1.0)
- سرد بودن اندام در نواحی دیستال به ناحیه مشکوک به آسیب
- رنگ پریدگی (Pallor) اندام در نواحی دیستال به ناحیه مشکوک به آسیب
- اختلال در عملکرد حرکتی یا حسی در نواحی دیستال به ناحیه مشکوک به آسیب
سی تی آنژیوگرافی (CTA):
در سال های اخیر، CTA به عنوان روش تشخیصی انتخابی برای شناسایی و موقعبت یابی آسیب های شریانی اندام فوقانی و تحتانی ناشی از ترومای بلانت و نافذ ظاهر شده است. تصویربرداری به این روش به راحتی و به سرعت تقریبا در تمام مراکز تروما در دسترس است و اکثر بیماران با آسیب جدی تحت سی تی اسکن با تزریق داخل عروقی ماده حاجب به عنوان بخشی از ارزیابی آسیب در دقایق ابتدایی ورود به بیمارستان قرار می گیرند.
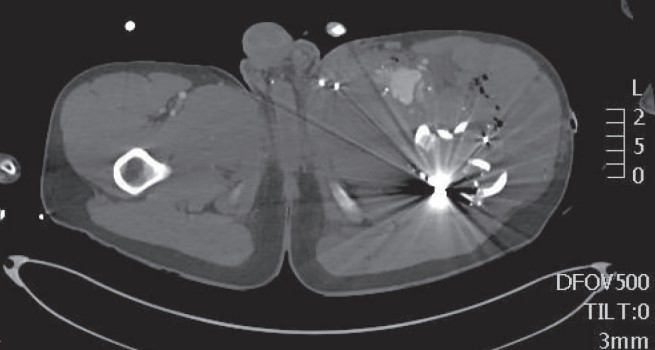
درمان آسیب عروقی اندام
اندام هایی که با علائم هموراژیک یا ایسکمیک آسیب عروقی، تظاهر پیدا می کنند باید تقریبا در هر شرایطی با هدف کنترل خونریزی و و یا بازگرداندن خونرسانی دیستال تحت عمل جراحی اکتشافی یا اندوواسکولار قرار گیرند.
کنترل آسیب عروقی:
کنترل آسیب عروقی تکمیل کننده مانورهای مداخله ای اولیه موقت پیش از بازسازی عروقی نهایی و با هدف به حداکثر رساندن احتمال زنده ماندن و نجات اندام در بیمارانی که از آسیب های آناتومیک پیچیده و فیزیولوژیکی قابل توجه رنج می برند، می باشد.
کنترل خونریزی موقت:
اندام هایی با تظاهرات عمدتا خونریزی دهنده ممکن است منجر به خونریزی تهدید کننده حیات شوند و اقدامات فوری موقت در جهت هموستاز (توقف خونریزی) ممکن است بر ارزیابی و مدیریت اولیه آسیب عروقی تاثیر بگذارد.
بیماران ممکن است همراه با یک تورنیکه بسته شده در محل خونریزی توسط اورژانس در جهت ارزیابی آسیب عروقی پذیرش شوند. در صورتی که بیمار بتواند تحمل کند، در چنین مواردی منطقی است که تورنیکه را شل یا خارج کنید تا ارزیابی عروقی انجام شود. علاوه بر این، تورنیکه ها ممکن است پس از یک ارزیابی کوتاه در مرکز تروما برای کنترل خونریزی در حالی که بیمار به اتاق عمل منتقل می شود، قرار داده شوند.
اقدامات فوری در جهت هموستاز بر بالین بیمار نشان دهنده اولین مرحله کنترل آسیب عروقی است (در ادامه مقاله مورد بحث قرار خواهدگرفت). هموستاز موقت باید با ارزیابی سریع گستره احتمالی آسیب شریانی و مکان های ترجیحی برای کنترل جریان ورودی و خروجی دنبال شود.
شانتینگ (برقراری شانت(مسیر) عروقی) موقت:
قرار دادن شانت های عروقی موقت به عنوان یک اقدام برای احیا و بازسازی خونرسانی در طول دستکاری ارتوپدی یا آماده سازی برای احیای شدید یا انتقال بیمار قبل از بازسازی نهایی عروق پذیرفته شده است. شانتینگ معمولا در نواحی پایین تر از اندام فوقانی استفاده می شود و در درجه اول در عروق پروگزیمال ( بالاتر) به آرنج و زانو استفاده می شود.
فاشیوتومی(Fasciotomy):
گسترش سندرم کمپارتمان با نتایج ضعیف نجات عروقی اندام از منظر قطع عضو و اختلال عملکرد اندام همراه است. اندام های تحت بازسازی شریانی، به ویژه پس از یک بازه طولانی مدت ایسکمیک و در حضور آسیب ارتوپدی، در معرض خطر ابتلا به این عارضه هستند و در این موارد باید فاشیوتومی زودرس (به اصطلاح “پیشگیرانه”) در نظر گرفته شود.
مدیریت غیر جراحی:
مدیریت غیر جراحی آسیب های شریانی انتخاب شده منطقی است، مانند آنهایی که هیچ خونریزی فعال یا ایسکمی دیستال ایجاد نمی کنند، از جمله پارگی های اینتیمال کوچک یا فلپ های اینتیمال (در جدار داخلی رگ)، آنوریسم های کاذب و فیستول های شریانی وریدی. پیگیری بالینی نزدیک با نظارت متوالی با استفاده از روش تصویربرداری مناسب مانند سی تی آنژیوگرافی (CTA) یا سونوگرافی داپلکس (DUS) پیشنهاد می شود.
درمان اندوواسکولار:
در اندام ها، درمان اندوواسکولار اغلب در آسیب های بلانت به پاها استفاده می شود و به نظر می رسد نتایج مشابه یا بهتر در مقایسه با ترمیم به روش جراحی باز آسیب های شریانی اندام داشته باشد. درمان اندوواسکولار زمانی مناسب تر است که تفاوت بین روش های جراحی باز و اندوواسکولار بیشتر باشد. این مورد اغلب در شرایط آسیب به عروق جانکشنال ( آگزیلاری، سابکلاوین و ایلیاک) است. در چنین مواردی، استفاده از انسداد عروقی با بالون اندوواسکولار برای کنترل عروق پروگزیمال ممکن است نیاز به باز کردن حفره بدن به روش جراحی باز را از بین ببرد. اگر می توان با خیال راحت یک گاید وایر (سیم راهنما (guide wire))را از ضایعه عروقی عبور داد و در ضایعه پیمایش کرد، درمان قطعی به روش اندوواسکولار در برخی موارد امکان پذیر است.
آنژیوپلاستی با بالون و قرار دادن استنت های فلزی بدون پوشش برای درمان ضایعات انسدادی شریانی با موفقیت مورد استفاده قرار گرفته اند و استنت گرافت (استنت پیوندی) با موفقیت برای درمان آسیب های ناشی از خونریزی و انسداد به کار گرفته شده است.
آمبولیزاسیون مبتنی بر کاتتر با کویل و یا چسب گزینه ای برای درمان عروق کوچکتر است و به نظر می رسد به خصوص زمانی که آن را برای درمان سودوآنوریسم های (آنوریسم های کاذب) کوچک و فیستول شریانی وریدی در نواحی شاخه های شریانی تیبیال و فمورال (رانی) عمقی استفاده می شود.
کنترل و ترمیم عروقی به روش جراحی باز:
این روش همچنان پایه اصلی مدیریت و درمان آسیب های عروقی اندام با استفاده از روش های زیر است:
- پیوندهای وریدی (به عنوان مثال، ورید صافن اتولوگ (از خود بیمار))
- آناستوموز عروقی انتها به انتها (end to end Anastomosis)
- پیوند های پروستتیک (مصنوعی)
- پیوند عروق کاروتید گاو (bovine carotid artery) و عروق ساخته شده با مهندسی زیستی
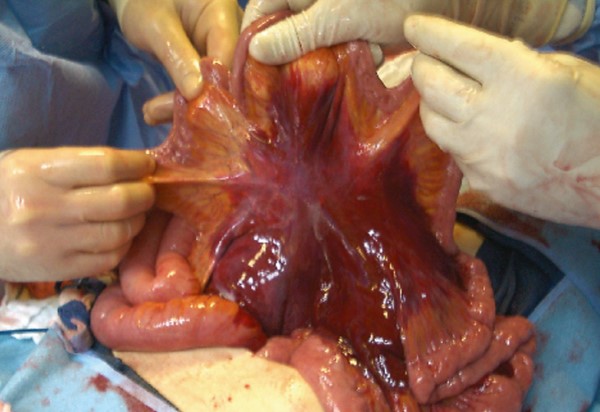
آسیب عروقی(ترومای عروقی) شکم (قسمت سوم)
فهرست مطالب آسیب عروقی (ترومای عروقی) شکم آسیب های عروقی شکم، شایع ترین علت مرگ پس از ترومای نافذ شکمی می باشند. برخی از چالش برانگیزترین و پیچیده ترین آسیب ها شامل آسیب به ساختارهای عروقی شکم، فضای پشت صفاقی و لگن است. نشانه های آسیب عروقی و پیامدهای آن شامل مشکل در به
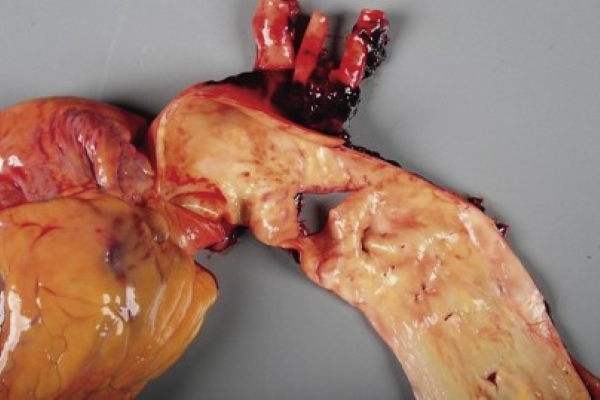
آسیب عروقی(ترومای عروقی) قفسه سینه(قسمت دوم)
فهرست مطالب آسیب عروقی(ترومای عروقی) نافذ و بلانت قفسه سینه ترومای نافذ و تصادفات وسایل نقلیه موتوری با انرژی بالا( نوعی ترومای بلانت) هر کدام مسبب بروز آسیب عمده عروقی قفسه سینه می باشند که می تواند در مناطق شهری یا روستایی رخ دهد، اما بیشترین میزان بروز در مناطق شهری است. نتایج بهتر درمانی
آسیب عروقی (ترومای عروقی) سر و گردن(قسمت اول)
فهرست مطالب ترومای عروقی چیست؟ آسیب عروقی، علت اصلی مرگ و ناتوانی در جامعه است و تروما علت اصلی آن است. با وجود ایجاد مراکز تروما برای بهبود ارائه درمان سریع و موثر، و همچنین پیشرفت های بی شمار تکنولوژی که با بهبود نتایج بالینی و گسترش استفاده از سیستم های جمع آوری داده ها